Menopausa e terapia ormonale
L’età della menopausa resta costantemente attestata attorno ai 50-51 anni, anche nelle zone in cui viviamo. Molte donne ritengono che quanto più precocemente si verifica la prima mestruazione tanto più precocemente s’instaurerà la menopausa: tale idea non appare del tutto priva di fondamento avendo in mente il concetto dell’“esaurimento del patrimonio follicolare” come causa della menopausa spontanea; una sorta di “deposito” che finisce per esaurirsi, tanto più precocemente quanto prima s’inizia ad attingere da esso. Ma non è così. Indipendentemente dall’età della prima mestruazione la menopausa insorge attorno ai 50 anni.
L’aspettativa di vita aumenta, e si stima che per le donne sarà di 82 anni nel 2045-2050. Mettendo insieme i due dati (allungamento della vita in opposizione alla stabilità dell’età di comparsa della menopausa), facilmente si capisce che la donna trascorre circa 1/3 della sua vita in menopausa (Diczfalusy, 1991 – “The menopause in the next century: dem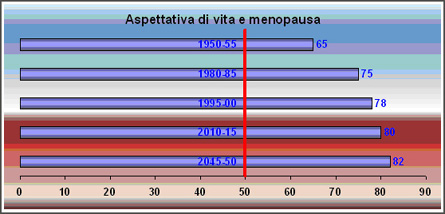 ographic aspects”). La fase postmenopausale è, pertanto, sufficientemente lunga da essere altrettanto importante come le fasi che la precedono.
ographic aspects”). La fase postmenopausale è, pertanto, sufficientemente lunga da essere altrettanto importante come le fasi che la precedono.
Possiamo dunque affermare, per semplicità, che la longevità conquistata ed ancora attesa è la causa dei problemi correlati alla menopausa, almeno di quelli a lungo termine (problemi cardiovascolari, osteoporosi). Ciò significa che cento anni fa non era un problema così importante come lo è oggi. La qualità della vita futura delle donne richiede informazioni aggiornate e scientificamente valide.
La menopausa spontanea, cioè quella non legata all’asportazione chirurgica delle ovaie, è causata dall’esaurimento fisiologico dell’attività funzionale delle ovaie; ne conseguono da una parte la sterilità definitiva, dall’altra la cessazione della produzione degli estrogeni. Tutte le sequele della menopausa dipendono dalla carenza d’estrogeni e, talora, impongono un peggioramento della qualità della vita a breve, medio e lungo termine.
È noto che alla menopausa conseguono l’assenza delle mestruazioni e la sterilità. Pazienza, forse è meglio così: vista in senso finalistico è un evento che impedisce la riproduzione in età troppo avanzate, quando la gravidanza potrebbe costituire un serio problema. È noto che l’inizio della menopausa si associa, assai di frequente, a quei sintomi eclatanti e tipici che vengono chiamati “vampate di calore”: sintomi innocui, ma che possono essere però fonte d’importante disturbo nella vita quotidiana. Meno confessati, ma pure frequenti, sono i disturbi della sfera sessuale, sotto la forma della così detta “secchezza vaginale”. Tutti questi sintomi, quando presenti, peggiorano in maniera tangibile la qualità della vita, già pochi mesi dopo la menopausa.
Non meno importanti sono, però, le conseguenze a lungo termine. Infatti, che la frequenza dell’infarto cardiaco nelle donne aumenti evidentemente dopo la menopausa, e che quella condizione di fragilità scheletrica nota come osteoporosi (che predispone alle fratture con conseguenze talora gravissime ed umilianti) sia pure molto più frequente nelle donne in menopausa avanzata che non negli uomini di pari età, è pure ormai noto a tutti.
Se è vero, come è vero, che la carenza di estrogeni è la causa di tutte le sequele della menopausa, la somministrazione di estrogeni, alla donna che ne è priva, è in grado di migliorare la qualità della vita nel breve e medio termine? E, soprattutto, è in grado di ridurre le invalidanti conseguenze nel lungo termine? È in grado di migliorare lo stato di salute della popolazione? È stata pubblicata una vasta mole di lavori scientifici su casistiche di migliaia di donne: la VERITÀ non è ancora nota. Qual è lo stato attuale delle conoscenze?
> Menopausa e “vampate di calore”
Insorgono precocemente. Le VAMPATE DIURNE provocano disagio durante la vita di relazione: nel lavoro, in famiglia, nel tempo libero. Le VAMPATE NOTTURNE provocano sintomi da privazione del sonno: irritabilità, affaticamento, difficoltà di concentrazione. Sono il sintomo più eclatante e tipico, provocano malessere fisico od imbarazzo, e sono difficilmente accettabili in caso di comparsa frequente, specialmente di notte. Sono la causa più frequente di richiesta d’aiuto da parte della donna da poco in menopausa. Questa sintomatologia tende, comunque, a scomparire col trascorrere degli anni, ma talora dura molto a lungo. Non è noto il significato di questo sintomo, né è noto perché si esaurisca nel tempo.
Effetti della terapia ormonale sostitutiva
La terapia ormonale sostitutiva è rapidamente efficace nel controllo della “sintomatologia menopausale tipica”, riducendo le vampate di calore e l’insonnia che può derivarne, ed influendo positivamente sull’umore e la capacità di concentrazione. Il controllo delle vampate di calore è un obiettivo prioritario della terapia, da tutti condiviso, al fine di migliorare la qualità attuale della vita della donna in menopausa.
> Menopausa e malattie cardiovascolari
Le malattie cardiovascolari sono una delle prime cause di morte. I dati epidemiologici suggeriscono che la menopausa sia un “fattore di rischio” per le malattie cardiovascolari su base aterosclerotica (infarto, angina, ictus cerebrale). A qualunque età l’infarto cardiaco colpisce in maggior misura gli uomini rispetto alle donne, ma dopo la menopausa questa differenza tende sempre più a ridursi e, in età avanzate, tende ad annullarsi. Inoltre, tra i 45 ed i 55 anni, le donne in menopausa manifestano eventi cardiovascolari con frequenza superiore alle coetanee non ancora in menopausa. Sulla base di questi dati si è desunto che gli estrogeni esercitino un “effetto cardioprotettivo” e che la menopausa sia un fattore di rischio cardiovascolare.
Effetti della terapia ormonale sostitutiva
Date queste premesse era logico attendersi che la somministrazione di estrogeni potesse essere in grado di restituire l’“effetto cardioprotettivo” perduto con la menopausa. In effetti, i primi studi confermarono quest’ipotesi speculativa ed incoraggiarono a proseguire in questa direzione (Nurses’ Health Study, 1996). La protezione cardiovascolare divenne un obiettivo prioritario della terapia ormonale sostitutiva perché, pur essendone già noto il rischio per la mammella, si ritenne che il beneficio della protezione cardiovascolare superasse, in termini di “vite salvate”, il rischio oncologico sul seno. Al contrario, gli studi più recenti (Women’s Health Iniziative, 2000) sembrano aver fatto crollare quest’idea negando l’effetto cardioprotettivo della sostituzione ormonale e, in più, segnalando un aumento d’eventi cardiovascolari fatali e non fatali nelle donne con patologia cardiaca in atto o pregressa, donne per le quali tale patologia è diventata una controindicazione alla terapia estrogenica. Le raccomandazioni dell’American Heart Association riassumono queste idee:
1) Non ci sono prove sufficienti per suggerire che la terapia ormonale sostitutiva debba essere iniziata col solo scopo di prevenire le malattie cardiovascolari.
2) La terapia ormonale sostitutiva non dovrebb’essere iniziata per prevenire ulteriori eventi cardiovascolari in donne che già soffrono di questa patologia.
3) L’inizio e la continuazione della terapia ormonale sostitutiva dovrebbero tener conto dei benefici (riduzione del rischio di fratture osteoporotiche) e dei rischi (aumento del rischio di tumore al seno), e delle preferenze della donna, senza far conto sulla protezione cardiovascolare.
> Menopausa e osteoporosi
La menopausa, e soprattutto la menopausa precoce (quella che insorge prima dei 40 anni), è un “fattore di rischio” per questa condizione di fragilità scheletrica che, essendo legata alla perdita di massa ossea, predispone alle “fratture per trauma minimo”. Le fratture più tipiche interessano il polso, le vertebre e l’anca. Secondo i dati dell’Organizzazione Mondiale della Sanità (OMS), il 50% delle donne in menopausa da 10 anni ed il 70% delle donne d’età superiore agli 80 anni hanno un’osteoporosi. Anche l’incidenza delle fratture osteoporotiche aumenta marcatamente con l’età: all’età di 90 anni il 32% delle donne soffre di fratture dell’anca; la maggior parte sarà permanentemente invalida, e nel 20% dei casi la morte sopraggiungerà entro un anno.
Effetti della terapia ormonale sostitutiva
Gli estrogeni hanno un’azione preventiva sulla perdita di massa ossea: contrastano la perdita di calcio dall’osso, ma non hanno una reale azione terapeutica, cioè difficilmente recuperano la massa ossea già perduta. La terapia ormonale sostitutiva tende a conservare la massa ossea se viene iniziata precocemente dopo la menopausa e mantenuta per diversi anni; se iniziata tardivamente tende a mantenere la massa ossea ma non la recupera. Gli estrogeni esercitano, dunque, un effetto di protezione sull’osso che si traduce in una riduzione del rischio di frattura, stimato tra il 30 ed il 50%.
> Età e tumore del seno
Quello del seno è il tumore più frequente nella donna e l’età è il fattore di rischio più importante. L’aumento dell’età media della popolazione significa che l’incidenza dei tumori del seno finirà per aumentare, e ciò appare particolarmente preoccupante: prolungare la terapia ormonale sostitutiva può significare non solo aumentare la protezione sull’osso ma anche aumentare il rischio sul seno.
Effetti della terapia ormonale sostitutiva
La prima importante segnalazione circa l’aumento del rischio oncologico mammario risale al Nurses’ Health Study del 1995. Le conclusioni dello studio non sono state smentite nella sostanza: è molto probabile che terapie ormonali protratte per più di 5 anni aumentino il rischio di tumore del seno; tale rischio aumenta con l’età della donna. Le conseguenze che se ne traggono sono:
1) La terapia ormonale sostitutiva può essere iniziata per la gestione dei sintomi menopausali tipici e protratta per 5 anni senza aumentare il rischio di tumore mammario.
2) Le donne in menopausa precoce possono protrarre la terapia ormonale sostitutiva fino a 5 anni dopo quella che è l’età media della menopausa (50 anni) senza aumentare in maniera significativa il rischio di tumore mammario.
3) Le donne che hanno sofferto di tumore del seno devono essere escluse dalla terapia a qualunque età.
4) È prudente interrompere la terapia in età avanzate (fino a 60 anni?).
> Conclusioni
Tutti concordano sul fatto che, a meno d’importanti controindicazioni, la terapia ormonale sostitutiva protratta fino a 5 anni per controllare le vampate di calore abbia più benefici che rischi. Quello su cui non tutti concordano è l’utilità di protrarla a lungo: a fronte di una protezione significativa sul rischio di frattura c’è indubbiamente un aumento del rischio di patologia tumorale del seno, che è già molto frequente anche nelle donne non in terapia estrogenica.
Credo anche, però, che i medici debbano sforzarsi di uscire dall’ottica personale della loro specialità, e che gli ONCOLOGI non identifichino la terapia ormonale sostitutiva con il tumore mammario (minimizzandone gli indubbi benefici) e che REUMATOLOGI ed INTERNISTI non identifichino la terapia ormonale sostitutiva con la protezione dalle fratture (minimizzandone gli indubbi rischi).
La scelta finale spetta in ogni caso alla donna correttamente informata.
dott. Francesco Morosetti, ginecologo