Il carcinoma mammario
Il seno è la parte del corpo che, più di ogni altra, è distintiva della femminilità. È anche l’organo che più facilmente è colpito da tumore: 30.000 nuovi casi all’anno nel nostro Paese, con una maggiore frequenza nel Nord dell’Italia rispetto al Sud. Nelle province con più alta incidenza si calcola che una donna su tredici ha probabilità di avere un tumore al seno durante la vita.
Nonostante la ricerca ci abbia fatto conoscere molte informazioni sul tumore mammario, la sua causa rimane sconosciuta. Esistono comunque conoscenze ormai consolidate. La prima, e più ovvia, è il legame fra questa neoplasia maligna e gli ormoni estrogeni. La seconda è che il rischio di incontrare la malattia cresce durante tutta la vita della donna (andando contro la diffusa opinione che dopo una certa età il tumore diventerebbe meno frequente) e che solo nei 3-4 anni attorno alla menopausa la curva che dimostra il rischio di ammalarsi è un po’ meno ripida, per riprendere a salire di nuovo una volta passato questo “periodo di grazia”.
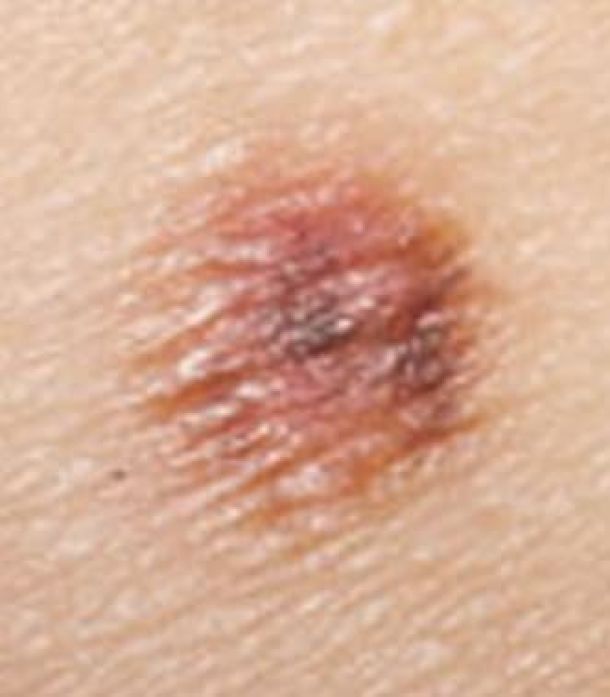
I progressi nella diagnostica precoce hanno portato a scoprire molti tumori in fase preclinica, cioè quando le dimensioni del nodulo sono troppo piccole per essere sentite con la palpazione e, quindi, molto più ridotto è il rischio di avere metastasi ai linfonodi. In casi così precoci è possibile raggiungere la guarigione, o almeno la sopravvivenza per molti anni con una buona qualità della vita.
 “Su questa base ha senso proporre lo screening mammografico, come quello da poco introdotto anche in Friuli Venezia Giulia”, conferma il dottor Giorgio Pellis, primario chirurgo al Sanatorio Triestino e da anni impegnato nella chirurgia senologica, che aggiunge: “Scoprire neoplasie negli stadi precoci unisce al vantaggio indubbio per la donna di avere una malattia curabile più facilmente, il vantaggio per la società di attuare un risparmio economico deviando sulla prevenzione risorse che oggi sono ancora impegnate in costosi cicli di cura, spesso con l’unico obiettivo della palliazione. Naturalmente il beneficio complessivo sarà tanto maggiore quanto più alta sarà l’adesione delle donne ai programmi di screening”.
“Su questa base ha senso proporre lo screening mammografico, come quello da poco introdotto anche in Friuli Venezia Giulia”, conferma il dottor Giorgio Pellis, primario chirurgo al Sanatorio Triestino e da anni impegnato nella chirurgia senologica, che aggiunge: “Scoprire neoplasie negli stadi precoci unisce al vantaggio indubbio per la donna di avere una malattia curabile più facilmente, il vantaggio per la società di attuare un risparmio economico deviando sulla prevenzione risorse che oggi sono ancora impegnate in costosi cicli di cura, spesso con l’unico obiettivo della palliazione. Naturalmente il beneficio complessivo sarà tanto maggiore quanto più alta sarà l’adesione delle donne ai programmi di screening”.
Come per altri tumori, anche per il tumore al seno si può parlare di predisposizione o fattori di rischio? “Il cancro del seno – sottolinea Pellis – è un tumore con una grande variabilità clinica, per i differenti aspetti con cui si presenta nella mammella, ma anche una grande variabilità biologica in relazione alla capacità di espandersi localmente o con metastasi a distanza. Ad esempio, già fra i tumori maligni esiste una sostanziale differenza fra quelle forme che sono definite con il termine “in situ” e quelle che chiamiamo “invasive”. Si tratta sempre di carcinomi a tutti gli effetti per l’aspetto delle cellule, ma i primi non possiedono la capacità di uscire dalla ghiandola mammaria (e quindi non danno metastasi) mentre i secondi rappresentano il tipo di tumore che tutti conosciamo per le caratteristiche di invasività. Genera una certa confusione tra chi non ha confidenza con questi problemi l’accettare che questi termini non esprimono il concetto di “grandezza” del tumore ma solo di un diverso comportamento biologico, tanto che non è raro dover proporre una mastectomia per i primi solo in considerazione della presenza di localizzazioni multiple diffuse in gran parte della ghiandola, mentre i carcinomi invasivi possono essere operati spesso con interventi conservativi: in questi casi la cura deve essere sempre completata da trattamenti complementari alla chirurgia. Sfortunatamente i tumori “in situ” si comportano in modo da non dare metastasi solo per un certo numero di anni e sono destinati a trasformarsi con il tempo nelle varianti invasive. Per questo l’intervento chirurgico deve essere considerato sempre necessario”.
Molti ricercatori indagano oggi quelle condizioni che possono anticipare quanto più è possibile il momento della comparsa della vera neoplasia. “Uno dei capitoli più nuovi e ancora poco conosciuti – spiega il chirurgo – è quello delle atipie. Al momento prevale l’opinione che le cellule atipiche siano il primo passo per lo sviluppo, dopo molti anni, di una vera neoplasia e per questo si consiglia oggi di asportare l’area che contiene queste cellule. È però altrettanto vero che non sappiamo se, ad un certo momento, queste cellule non riuscirebbero invece a “riparare” il loro danno, assumendo di nuovo l’aspetto di cellule normali”.
Accanto a questo fenomeno quali sono gli altri fattori di rischio meglio conosciuti? “Il più importante – afferma Pellis – è certamente l’essere stata operata di un precedente tumore alla mammella: per questo tutte le donne operate sono seguite con una mammografia annuale, e per questo esistono protocolli per la prevenzione farmacologica del nuovo tumore. È noto poi che in circa il 5-7% dei tumori esiste una base genetica che si potrebbe sospettare quando due o più donne nella stessa famiglia sono state portatrici della malattia (per un solo caso, data la frequenza già alta della malattia, la correlazione familiare è molto più debole). Una maggior frequenza del tumore può essere attesa fra le donne che non hanno avuto figli, tra quelle che non hanno allattato e forse anche tra quelle che hanno avuto gravidanze tardive (dopo i 35 anni). Il sovrappeso, specie dopo la menopausa, mantiene alti i livelli di estrogeni e impedisce la forte caduta di questi ormoni che si verifica con la conclusione del periodo di fertilità e che protegge un po’ la donna. Questa condizione è molto simile a quella delle donne che assumono preparati ormonali dopo la menopausa”.
Quali sono le indagini diagnostiche più appropriate per avere diagnosi precoce, preclinica, prima delle metastasi ascellari? “Le linee guida internazionali avvalorate dall’evidenza clinica – risponde Pellis – raccomandano una sorveglianza continua da parte della donna. L’autopalpazione, un tempo proposta con insistenza, non ha permesso di migliorare i dati di sopravvivenza nelle donne che alla fine si scoprono in questo modo un tumore al seno. Il suo valore è limitato a quello di un gesto che dimostra attenzione della donna per la salute del proprio corpo. In ogni caso, qualunque alterazione riscontrata con questo gesto deve condurre ad una visita competente e ad un esame strumentale”. “L’esame fondamentale della senologia – continua lo specialista – rimane la mammografia. Questo esame ha una elevatissima capacità risolutiva nella maggior parte delle donne esaminate. Solamente nelle ghiandole più “dense” (come spesso si osserva nelle donne giovani) e nello studio di aree più compatte della ghiandola è opportuno integrare la mammografia con l’ecografia, esame che sfrutta la diversa capacità di assorbimento degli ultrasuoni nel loro passaggio attraverso i tessuti. È opportuno sottoporsi alla prima mammografia fra i 35 ad i 40 anni, anche in assenza di sintomi. Questo esame, che spesso troverà un complemento nell’ecografia per i motivi appena esposti, verrà considerato l’esame di riferimento per tutti i successivi momenti diagnostici. Fra i 40 ed i 50 anni si consiglia, infatti, una mammografia biennale e dopo i 50 un esame ogni 1-1,5 anni per tutto il resto della vita. Quando gli esami radiologici suggeriscono ulteriori approfondimenti, si consiglia oggi l’agoaspirato (citologia con ago sottile) o, per particolari esigenze, la microbiopsia (sempre con ago ma di maggiori dimensioni)”.
Se si giunge alla diagnosi di positività di neoplasia di piccole dimensioni, molto è cambiato in questi anni nell’approccio alla cura. “Abbiamo visto – evidenzia Pellis – che tutti gli sforzi per ottenere diagnosi precoci, in particolare i programmi di screening, hanno fatto crescere il numero di tumori che arrivano al chirurgo quando sono ancora di piccole o piccolissime dimensioni. Di conseguenza è sempre più appropriato un approccio chirurgico conservativo”. “È ormai storia della medicina – prosegue – l’introduzione della quadrantectomia come intervento di riferimento in sostituzione della mastectomia. In realtà, le resezioni che siamo ormai abituati ad eseguire sono spesso molto meno che un’asportazione di un quadrante di mammella: frequentemente gli interventi sono poco più che ampie biopsie, e un margine di 1 centimetro attorno al nodulo è considerato in molti casi più che adeguato se dopo l’intervento può essere pianificata la radioterapia, procedura che abbatte drasticamente il rischio di ricadute locali. Questo approccio consente un risultato con un ragionevole valore estetico senza rinunciare alla radicalità oncologica. In realtà, la carta vincente nella lotta contro il cancro della mammella è rappresentata dall’approccio combinato di diagnosi precoce, chirurgia conservativa e terapie oncologiche postchirurgiche integrate: con una serie ideale di questo tipo, il tasso di guarigioni, oggi del 50%, potrebbe salire al 70% circa”.
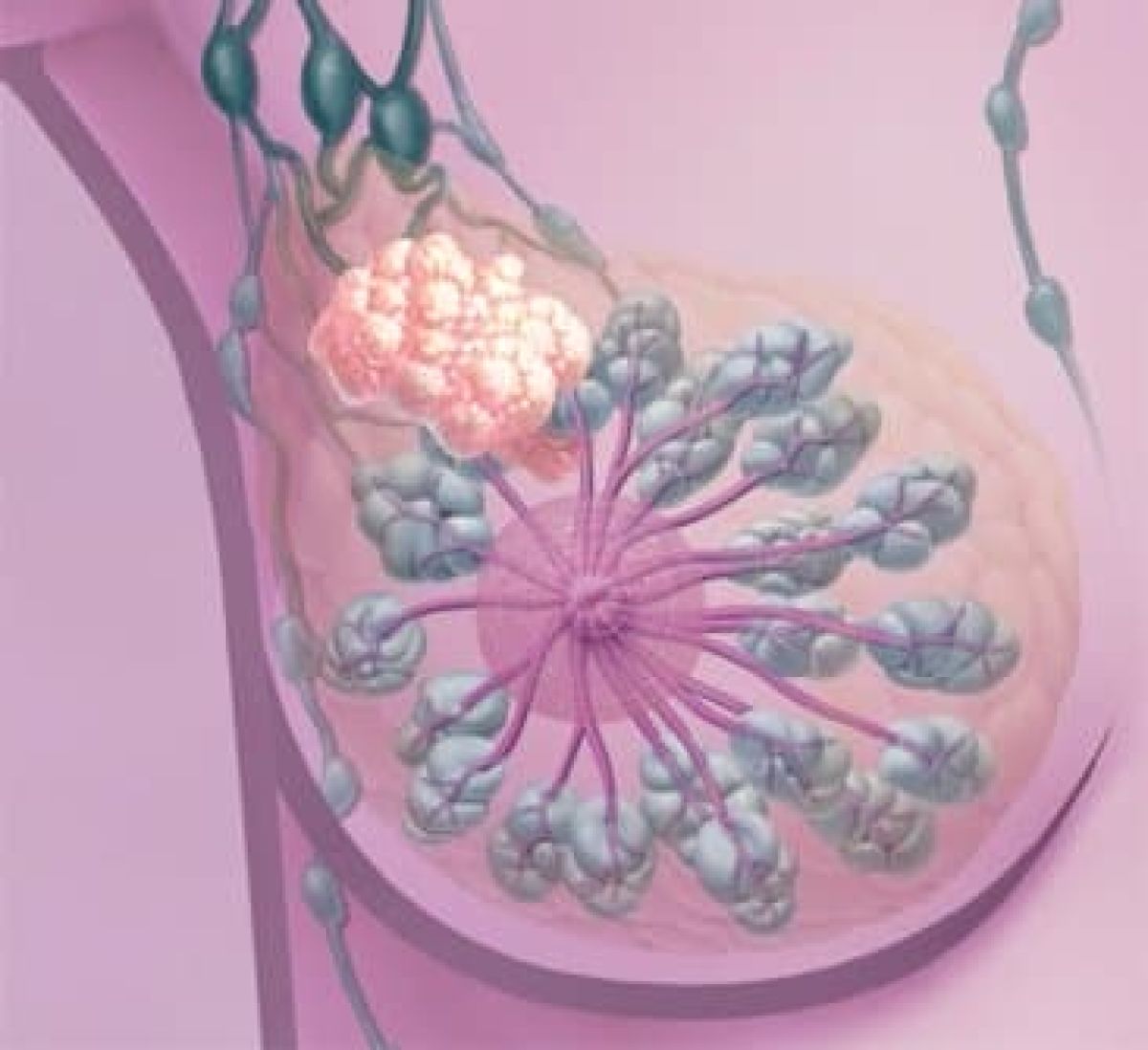
Come la chirurgia conservativa sulla ghiandola mammaria ha ridotto il sacrificio chirurgico, così la ricerca del linfonodo sentinella ha ridotto la necessità di asportare tutti i linfonodi dall’ascella. Si deve sottolineare che il prelievo di questi linfonodi non aggiunge nulla alla radicalità oncologica dell’intervento (sia esso di mastectomia come di quadrantectomia), ma è un puro atto diagnostico in grado di predire la tendenza di quel tumore a dare metastasi a distanza; quindi, contribuisce in modo preciso alla stadiazione della malattia. “Il prezzo richiesto per queste importanti informazioni – spiega Pellis – è l’interruzione del circuito linfatico principale proveniente dall’arto superiore che s’incrocia con quello proveniente dalla mammella malata. Una donna su 20 rileva un aumento di volume di quest’arto in conseguenza della stasi linfatica e richiede un’adeguata fisioterapia per controllare il fenomeno”. “Se prendiamo quelle donne che presentano un tumore di 2 cm o meno – continua – troveremo che ben il 70% di esse non ha ancora cellule metastatiche nei linfonodi ascellari. Per questo ha senso sforzarsi di selezionare quelle che traggono vantaggio dallo studio di tutti i linfonodi e risparmiare le altre”.
Il linfonodo sentinella è il primo che incontra la linfa proveniente dalla zona del tumore e che si dirige verso l’ascella. “Il processo di metastasi dei linfonodi di questo distretto corporeo – sottolinea il chirurgo specialista – è ordinato e progressivo. Per questo, se il linfonodo sentinella risulta privo di cellule cancerose, la probabilità che nessun altro linfonodo ascellare sia ammalato è altissima, forse superiore al 95%, e non si rende necessario lo svuotamento ascellare “di principio” come un tempo”.
Superata la chirurgia, la donna incontrerà l’oncologo. Dall’analisi dei dati sviluppati sui tessuti asportati dal chirurgo, questo medico offrirà i protocolli più sperimentati per ridurre il rischio di sviluppare metastasi a distanza nel futuro o per controllare con la miglior efficacia possibile le metastasi che fossero sfortunatamente già note all’uscita dal reparto chirurgico. “Solo dopo la conclusione di questa fase – sostiene Pellis – sarà consigliabile affrontare la fase della chirurgia ricostruttiva per quelle donne che hanno dovuto subire una mastectomia. Questo tempo è la conseguenza di un programma, spesso già concordato al momento della diagnosi chirurgica, che tiene conto dell’aspetto della mammella prima dell’asportazione, del rischio oncologico nel caso specifico, delle aspettative estetiche della paziente e delle possibilità concrete della ricostruzione. Questo programma viene completato nel modo più semplice con l’impianto di protesi di silicone, temporanee (espansori) o definitive, anche se numerose sono le tecniche possibili, soprattutto in relazione all’aspetto della mammella controlaterale e alla possibilità di sfruttare utilmente i tessuti rimasti nel lato operato. Di solito si ottiene una mediazione fra quello che si desidera e quello che la tecnica ricostruttiva è in grado di garantire”.
Non è mai consentito sottovalutare l’impatto psicologico che queste pazienti subiscono, da un lato perché sono obbligate a confrontarsi con la paura della malattia “cancro”, dall’altro perché sentono minacciato un organo così ricco di significati simbolici ed emozionali. “Ogni donna che affronta questa esperienza – conclude Pellis – ha il diritto di essere seguita, durante tutto il percorso per riacquistare la salute, da figure professionali adeguate, dalla famiglia e da tutte le persone che lei ritiene adatte a condividere la sua sofferenza”. Non è raro sentirsi dire allora che “è stata dura come non avrei potuto immaginare, ma ora mi sento una persona diversa, più ricca e più riconoscente per la vita che vivo”.
Ignazia Zanzi