Vaccino anti-HPV: non facciamo terrorismo
Siamo in presenza di una delle più importanti conquiste in campo oncologico: il primo vaccino in grado di prevenire un tumore. Per farlo sapere, e farlo utilizzare, non c’è affatto bisogno di presentare i dati epidemiologici con frasi evocatrici di paura.
Anche perché si tratta del tumore del collo dell’utero, quello per il quale fino ad ora le informazioni sono state del tutto tranquillizzanti, “tanto c’è il Pap-test”. Il ciclo vaccinale (3 iniezioni in 6 mesi) per proteggersi dal cancro del collo dell’utero costa nientepopodimenoché 600 euro (poco meno): chi avrebbe speso 1.200.000 lire per un vaccino se non indispensabile? Il problema allora non è capire se è una buona cosa (lo è), il problema è capire se è indispensabile (non lo è).
Il Servizio Sanitario Nazionale, in linea con gli altri Paesi, obbliga a vaccinare gratuitamente solo le ragazze nel corso del dodicesimo anno di vita e lascia facoltà alle Regioni, a seconda delle disponibilità economiche, di estendere la gratuità alle ragazze di età superiore: qualcosa mi fa pensare che non si andrà molto oltre. Sia ben chiaro: l’obbligo è per i Servizi Sanitari Regionali a vaccinare gratuitamente coloro che ne faranno richiesta, non per le famiglie a far vaccinare le proprie figlie se non lo vogliono. Le donne di età superiore a quanto stabilito dalle Regioni potranno ancora ottenere la vaccinazione, ma i poco meno di 200 euro per la singola dose (questo il prezzo d’acquisto in farmacia) saranno a carico delle famiglie. Soprattutto di questi tempi, non tutti potranno permettersi di spendere questa cifra, che dev’essere moltiplicata per il numero delle ragazze che compongono il nucleo familiare.
Per favorire la diffusione nella popolazione femminile di questo vaccino comunque prezioso, non mi sembrano accettabili messaggi del tipo “il cancro del collo dell’utero colpisce ogni giorno nove donne in Italia” (anche se il dato corrisponde ai 3.418 casi l’anno segnalati dall’Associazione Italiana Registri Tumori), che implicitamente dicono “se non ti vaccini potresti essere una di quelle nove”: intanto perché siamo stufi di essere convinti “a fare i bravi” con la minaccia dell’inferno, e poi, più scientificamente, perché il cancro del collo dell’utero è un problema sì potenzialmente drammatico, ma già sostanzialmente dominato da quando le donne hanno la possibilità di accedere allo screening della malattia. Il Pap-test (gratuito o di costo comunque contenuto) è l’arma che l’ha vinto, e nessun tumore è stato ancora arginato così come il cancro del collo dell’utero che è divenuto una patologia infrequente nei Paesi ad elevato sviluppo sanitario: l’Italia è fra questi ed il Friuli Venezia Giulia in particolare. E l’esperienza quotidiana suggerisce che questa malattia colpisce in modo quasi esclusivo quelle donne che non si sottopongono regolarmente allo screening. In queste regioni il vaccino anti-HPV si presenta come un’ulteriore arma contro questa temibile malattia, dalla quale non m’aspetterei però, almeno nel breve termine, una maggiore riduzione di morbilità e mortalità rispetto a quanto finora si è registrato, perché sono già basse.
Rispetto al vaccino queste considerazioni si traducono in pratica nel messaggio: si vaccini chi può (se rientra nella fascia di gratuità o se ha la disponibilità economica per farlo) dal momento che il vaccino ha dimostrato di essere efficace ed innocuo; chi non può non si preoccupi e, soprattutto, non si faccia prendere dai sensi di colpa perché continuando a sottoporsi regolarmente al Pap-test (ogni 2-3 anni, al massimo) sarà molto diffi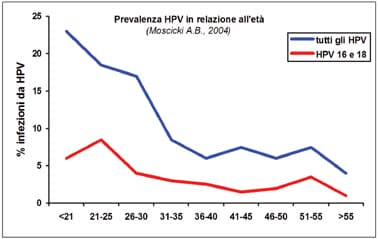 cile che possa essere una delle nove donne di quel messaggio, molto pubblicitario ma poco scientifico.
cile che possa essere una delle nove donne di quel messaggio, molto pubblicitario ma poco scientifico.
Questo è quanto posso pensare utilizzando la mia, ovviamente limitata, esperienza. Valgono comunque le seguenti, più autorevoli, considerazioni apparse sul British Medical Journal, e presentate a Udine il 12/10/2007 da Fabio Barbone (Istituto d’Igiene ed Epidemiologia – Università di Udine): l’incidenza e la mortalità per cancro del collo dell’utero sono correlate al livello di povertà dei Paesi, tanto che vengono lette come indicatori di disuguaglianza; l’80% dei casi e l’85% delle morti avvengono nei Paesi poveri; nei Paesi in cui le donne hanno accesso pubblico e gratuito al Pap-test il controllo di questa malattia è già stato raggiunto con ampio successo; sono i Paesi poveri quelli che potrebbero maggiormente beneficiare di programmi di vaccinazione collettiva (Franco E.L. – “Health inequity could increase in poor countries if universal HPV vaccination is not adopted” – B.M.J. 335: 378, 2007). Segnalo, per onestà d’informazione, che la Merck (produttrice del vaccino) ha preannunciato un impegno in questo senso.
Andiamo con ordine? Va bene, andiamo con ordine e passiamo ai dati scientificamente provati. Ma non rimproveratemi per l’introduzione: Help! non è forse destinato ai consumatori?
Questi, in sintesi estrema, i dati su cui formarsi una propria opinione. HPV sta per “Human Papilloma Virus”. Nel 1842 Domenico Rigoni Stern iniziò ad ipotizzare che un qualche fattore sessualmente trasmesso potesse intervenire nella genesi del cancro del collo dell’utero. Nel 1974 Zur Hausen associò questo tumore alla presenza dell’HPV. E uno studio multicentrico comparso nel 1999 ha stabilito definitivamente che l’HPV è la causa del cancro del collo dell’utero nel 99,7% dei casi (Walboomers J.M.M. et Al. – “Human Papillomavirus is a necessary cause of invasive cervical cancer worldwide” – Journal of Pathology 189: 12, 1999).
Prima conclusione: il cancro del collo dell’utero è causato sempre da un virus che si trasmette per via sessuale; poiché la causa è un virus è stato possibile allestire un vaccino. Conseguenza: se abbiamo a disposizione un vaccino che protegge da questa malattia bisogna usarlo prima che l’organismo “incontri” il virus, cioè prima dell’inizio della vita sessualmente attiva. Ora la domanda è: quando inizia l’attività sessuale? Non facciamo pistolotti filosofici o moralistici. I dati epidemiologici suggeriscono in primo luogo che in Italia il 22% delle ragazze inizia l’attività sessuale a 15 anni (Ross J. Et Al. – “Health policy for children and adolescents” – Curie C. ed. n° 4, 2004: 153). Ho verificato questo dato sulla base dell’esperienza personale (di ginecologo!): su un campione di 464 donne della popolazione di Trieste, l’11% aveva avuto il primo rapporto entro i 15 anni, il 25% entro i 16 ed il 62% entro i 18; i dati personali corrispondono sostanzialmente a quelli della letteratura. In secondo luogo, il 30% degli individui s’infetta con l’HPV entro 12 mesi dal primo rapporto (Winer R.L. et Al. – American Journal of Epidemiology 157: 218, 2003). Per l’infezione la penetrazione non è indispensabile, ed il condom non è completamente protettivo, con buona pace di quelli che lo ritengono la panacea di tutti i mali derivanti dalla liberalizzazione dei costumi sessuali, con la quale l’infezione da HPV non ha proprio niente a che vedere: il cancro del collo dell’utero c’era sempre, e la sua origine era la stessa anche quando non la conoscevamo, così come la Terra girava attorno al Sole anche quando si credeva il contrario.
Seconda conclusione: per essere efficace la vaccinazione dev’essere precoce. Conseguenza: è convincente la scelta di vaccinare le dodicenni. A quest’età: è altamente improbabile che sia già avvenuta l’infezione con l’HPV, la risposta immunitaria è migliore, le ragazze frequentano ancora la scuola dell’obbligo cosa che permette di offrire la vaccinazione anche alle ragazze socialmente più svantaggiate, quelle che poi statisticamente si sottoporranno meno al Pap-test e sulle quali la protezione vaccinale esprimerà il suo massimo valore. Sulla base dei dati personali sopra riportati potrei anche concludere che il 75% delle donne di 16 anni non ha ancora iniziato l’attività sessuale e che la vaccinazione è tempestiva almeno fino a questa età nel 75% dei casi. Quindi: genitori, se potete, vaccinate le vostre figlie anche se hanno più di 12 anni. E quando il programma vaccinale sarà a regime ci troveremo ad avere una popolazione femminile significativamente più protetta di quanto non lo sia ora: un risultato di non poco conto.
Coloro che sono per principio contrari alle vaccinazioni sappiano che il vaccino anti-HPV (possiamo tranquillamente chiamarlo Gardasil, il suo nome commerciale, tanto al momento non ce ne sono altri) è costruito con tecniche di ingegneria genetica: il vaccino contiene la parte immunogena del virus ma non la sua parte infettante (DNA), quella che dà l’avvio alla malattia; non causa dunque una “micromalattia”, come gli altri vaccini proposti nell’infanzia. I dati a disposizione, desunti dal suo impiego su ormai migliaia di donne, suggeriscono che Gardasil è innocuo, salvo infrequenti reazioni avverse di poco conto. Ma credo non sia nemmeno da prendere in considerazione l’idea di chi è contrario a questa vaccinazione perché, proteggendo da un “pericolo potenziale derivante dall’attività sessuale”, eliminerebbe un freno alla liberalizzazione dei costumi: ebbene sì, ho sentito anche questo.
L’infezione da HPV viene dunque acquisita precocemente in età giovanile; il 50-80% degli individui s’infetta nel corso della vita; l’80% di questi cancella l’infezione grazie alle proprie risorse immunitarie; la risposta immunitaria al virus è migliore nelle età giovanissime. Così dopo i 35 anni meno del 10% della popolazione mantiene lo stato di infezione da HPV: non significa “malattia”, ma solo “rischio” perché circa il 20% delle donne con infezione persistente da HPV sviluppa una lesione con valenza pretumorale (senza trattamento circa il 12% di queste evolverebbe verso il cancro). Conclusione: non tutte le donne con “infezione da HPV” vanno incontro alla “malattia da HPV” (l’80% guarisce spontaneamente), ma tutte le lesioni pretumorali e tutti i cancri del collo dell’utero sono causati da un’infezione da HPV (99,7%). Conseguenza: il cancro del collo dell’utero è un esito raro di un’infezione frequente.
Gardasil è proposto come il “vaccino quadrivalente anti-HPV 6, 11, 16, 18”: che significa? L’HPV non è “un” virus, ma “un gruppo” di circa 200 virus che si somigliano fra loro come potrebbero i fratelli di una stessa famiglia: sono identificati con i numeri arabi (HPV1, HPV2, ecc.). Di questi alcuni causano i condilomi, malattie verrucose benigne della pelle e delle mucose genitali: HPV6 e HPV11 sono la causa del 90% dei condilomi genitali. Altri, circa 15 tipi, sono definiti HR-HPV (High Risk HPV) perché sono i soli responsabili dell’evoluzione oncogena: HPV16 e HPV18 sono la causa del 70% dei cancri del collo dell’utero. Conclusione: a fronte della sua innocuità (e del suo costo), Gardasil conferisce una protezione del 70% nei confronti del cancro del collo dell’utero cui si associa una protezione del 90% nei confronti dei condilomi genitali. Conseguenza: la vaccinazione non elimina la necessità di continuare a sottoporsi periodicamente al Pap-test, che intercetterà quei casi residui che saranno sfuggiti alla protezione vaccinale.
Se prima dell’avvento del Gardasil la prevenzione si basava unicamente sul Pap-test, adesso si hanno due momenti preventivi: la vaccinazione (prevenzione primaria: “preparazione specifica” del sistema immunitario a cancellare l’infezione virale) e il Pap-test (prevenzione secondaria: identificazione delle forme pretumorali che saranno poi trattate senza il ricorso all’asportazione dell’utero ma con una chirurgia limitata e conservativa dell’organo e della sua funzione, e con tassi di successo molto prossimi al 100%). Al momento non ci sono dati che consentano di escludere dal Pap-test le donne vaccinate.
I due studi sul Gardasil sono stati pubblicati nel maggio 2007 sull’autorevole New England Journal of Medicine (NEJM – “Quadrivalent vaccine against Human Papillomavirus to prevent anogenital deseases” e “Quadrivalent vaccine against Human Papillomavirus to prevent high grade cervical lesions” - 356: 1915 e 1928, 2007). Sulla base del metodo impiegato (studi prospettici, randomizzati, controllati contro placebo, in doppio-cieco), che è quello che consente la maggior affidabilità statistica, e dei risultati di efficacia, Gardasil ha ricevuto l’approvazione della Food and Drug Administration (FDA giugno 2006, USA), della European Medicines Agency (EMEA, settembre 2006) ed infine della Agenzia Italiana del Farmaco (AIFA, marzo 2007): ed è stato messo in commercio. I due studi (uno su 5.455 donne, l’altro su 12.167) forniscono i risultati di efficacia a 4 anni, che possono essere così sintetizzati: 1) la somministrazione del ciclo vaccinale completo in donne senza infezione da HPV conferisce una protezione del 100% (nessuna lesione pretumorale da HPV16 e da HPV18 è stata osservata in questo gruppo, e neppure nessuna patologia condilomatosa da HPV6 e da HPV11); 2) la somministrazione incompleta del vaccino (una dose invece di tre) oppure in donne con infezione da HPV già in atto conferisce una protezione incompleta (le stesse lesioni calano di numero ma non scompaiono); 3) il vaccino ha azione protettiva ma nessuna azione terapeutica nei confronti di lesioni già in atto. Oltre i 4 anni dello studio è ipotizzabile una persistenza della protezione ma non si dispone ancora di dati in proposito: saranno necessarie “dosi di richiamo”?
Mi riesce difficile esimermi da un’ultima considerazione. L’immissione in commercio di un “vaccino che protegge dal cancro del collo dell’utero”, e la pubblicità che giustamente se ne fa, richiama l’attenzione sulla sentita necessità della prevenzione oncologica. A questo punto propongo alcuni dati epidemiologici comparativi tra cancro del collo dell’utero e cancro dell’ovaio (vedi tabella dell'Associazione Italiana Registri Tumori). Come si vede, il cancro dell’ovaio mostra dati epidemiologici, di morbilità e soprattutto di mortalità (circa 7 volte superiore) molto più preoccupanti di quelli del cancro del collo dell’utero. Una simile preoccupazione corrisponde pure all’esperienza personale dei ginecologi. In più, e a differenza del cancro del collo dell’utero, quello dell’ovaio non è correlato al livello di povertà e la sua incidenza non è un indicatore di disuguaglianza sociale. Se la domanda è “cosa ci possiamo fare? non abbiamo a disposizione un vaccino!”, rimando a quanto Help! mi ha già dato la possibilità di scrivere nel giugno 2006 (“La prevenzione oncologica in ginecologia”) e sottolineato chiaramente dalla Società Italiana di Oncologia Ginecologica (SIOG – Manuale di Ginecologia Oncologica – UTET, Torino 1998 – cap. 6° pag. 88): l’impiego protratto della “pillola” riduce significativamente, e proporzionalmente alla durata d’impiego (dal 40% al 70%, a seconda degli studi pubblicati sull’argomento), il rischio di sviluppare un cancro dell’ovaio. Questo è un beneficio extracontraccettivo di grande rilevanza che fa della “pillola” un farmaco veramente prezioso: non ne esiste altro che abbia una simile potenza preventiva.
Poiché i dati di mortalità sono 7 volte superiori per il cancro dell’ovaio rispetto a quello del collo dell’utero, una riduzione del rischio di cancro dell’ovaio anche del solo 50% (uso protratto della “pillola”) comporta un risparmio di vite superiore a quello legato ad una riduzione del 70% del rischio di cancro del collo dell’utero (impiego del vaccino): posta, infatti, uguale a 100 la mortalità per cancro del collo dell’utero, quella pe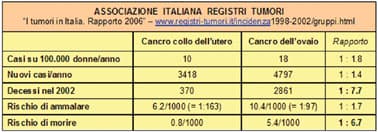 r cancro dell’ovaio diventa 700; così mentre il vaccino può risparmiare 70 decessi per cancro del collo dell’utero, l’impiego protratto della “pillola” può risparmiarne 350 per cancro dell’ovaio. Chissà perché, ma della “pillola” vengono spesso enfatizzati i possibili e rarissimi rischi, come quello tromboembolico, mentre vengono minimizzati i benefici che può avere anche in donne sessualmente inattive: non lo sapevamo? non ci crediamo? non c’è la spinta dell’industria farmaceutica? la “pillola” costa poco? la “pillola” ha alcune controindicazioni che il vaccino non ha? l’opinione religiosa ha un’influenza pure su questo? Lascio la riposta al lettore. Conclusione: genitori che nel decidere per il vaccino dite “per mia figlia questo e altro”, non fate opposizione pregiudiziale all’impiego dei contraccettivi ormonali, potrebbero essere “l’altro”.
r cancro dell’ovaio diventa 700; così mentre il vaccino può risparmiare 70 decessi per cancro del collo dell’utero, l’impiego protratto della “pillola” può risparmiarne 350 per cancro dell’ovaio. Chissà perché, ma della “pillola” vengono spesso enfatizzati i possibili e rarissimi rischi, come quello tromboembolico, mentre vengono minimizzati i benefici che può avere anche in donne sessualmente inattive: non lo sapevamo? non ci crediamo? non c’è la spinta dell’industria farmaceutica? la “pillola” costa poco? la “pillola” ha alcune controindicazioni che il vaccino non ha? l’opinione religiosa ha un’influenza pure su questo? Lascio la riposta al lettore. Conclusione: genitori che nel decidere per il vaccino dite “per mia figlia questo e altro”, non fate opposizione pregiudiziale all’impiego dei contraccettivi ormonali, potrebbero essere “l’altro”.
L’industria, pur certamente animata da interessi economici, è comunque spesso promotrice di ricerca scientifica e fornitrice di risultati che hanno determinato importanti innovazioni in campo medico e chirurgico. L’importanza del vaccino nel controllo del cancro del collo dell’utero è tale che non c’è certo bisogno di messaggi dal sapore minaccioso per rientrare dai costi della ricerca: l’evidenza dei dati è da sola sufficiente, e basta per informare correttamente la popolazione, ed ancor prima i medici (ginecologi, pediatri, internisti). L’evidenza dei dati è sufficiente anche per la “pillola”, non parimenti pubblicizzata. A far terrorismo per vendere io non ci sto. Così come non credo all’inferno.
dott. Francesco Morosetti, ginecologo